Печень – большой орган, выполняющий несколько жизненно важных функций, и только некоторые из них связаны с пищеварением. Как работает печень, что ей угрожает и как ее лечить?
Функции печени
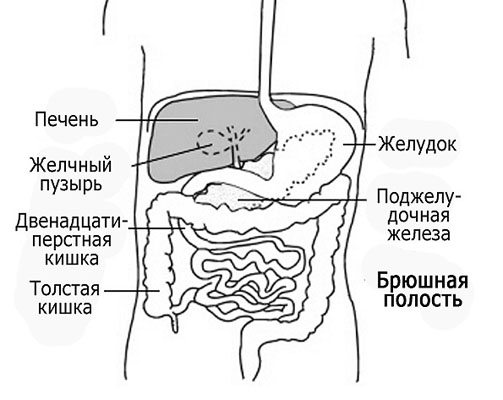
Печень имеет клиновидную форму. Это самый большой и в определенном смысле самый сложный орган. Одна из ее главных функций – разрушение вредных веществ, поглощенных из кишечника или образовавшихся в других частях организма. Печень выводит их в виде безопасных продуктов обмена вместе с желчью или выделяет в кровь. Продукты обмена вместе с желчью поступают в кишечник, а затем удаляются из организма с калом. Те из них, что поступают в кровь, фильтруются почками и выводятся из организма с мочой.
Печень производит почти половину необходимого организму холестерина, а остальной поступает с пищей. Около 80% этого компонента, синтезированного печенью, используется при выработке желчи. Холестерин является необходимой составной частью мембран клеток, кроме того, он нужен для синтеза некоторых гормонов, включая эстрогены, тестостерон и гормоны надпочечников.
Вещества, образовавшиеся в результате переваривания пищи, печень преобразует в белки, жиры и углеводы. Именно в печени в виде гликогена откладывается сахар. По мере необходимости (например, когда содержание сахара в крови становится слишком низким) он расщепляется, превращается в глюкозу и поступает в кровоток.
К функциям печени относится синтез многих важных соединений, необходимых для жизнедеятельности организма, в частности, белков. Печень вырабатывает вещества, участвующие в образовании сгустка крови, когда возникает кровотечение. Они называются факторами свертывания крови.
Кровь поступает к печени от кишечника и от сердца. Мельчайшие капилляры кишечной стенки открываются в вены, впадающие в портальную (воротную) вену, которая несет кровь в печень. Внутри печени воротная вена снова распадается на капилляры и проходит через сеть крошечных каналов. Они образованы печеночными клетками, где переваренные питательные вещества и все вредные продукты подвергаются обработке. Кровь из сердца несет к печени печеночная артерия. Эта кровь доставляет для ткани печени кислород, а также холестерин и ряд других веществ, которые обрабатываются печенью. Кровь из кишечника и сердца затем смешивается и через печеночные вены поступает обратно к сердцу.
Расстройства функции печени делят на две группы: вызванные поражением клеток печени (например, цирроз или гепатит), и обусловленные нарушением выделения желчи из печени через желчные протоки (например, вследствие желчнокаменной болезни или злокачественной опухоли).
Клинические проявления заболеваний печени
Болезни печени могут проявляться различными симптомами. К наиболее частым относятся желтуха, увеличение печени, портальная гипертензия, асцит, печеночная энцефалопатия как проявление печеночной недостаточности. Заболевание диагностируют на основании жалоб пациента и общего врачебного осмотра.
Основные заболевания печени
О распространенных болезнях, нарушающих нормальную работу печени, можно прочитать здесь.
Диагностика заболеваний печени и желчного пузыря
Установить диагноз при заболеваниях печени, желчного пузыря и желчных путей помогают лабораторные исследования, в том числе анализы крови, известные как печеночные пробы. В зависимости от того, какое подозревается заболевание, врач назначает ультразвуковое исследование (УЗИ), компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), а также биопсию для микроскопического исследования кусочка ткани печени.
Лабораторные и инструментальные исследования
Дыхательные пробы позволяют оценить способность печени расщеплять некоторые лекарства. Лекарство, меченное радиоактивным индикатором, пациент принимает внутрь (перорально) или его вводят внутривенно, а затем измеряют содержание радиоактивного вещества в выдыхаемом воздухе. Это дает возможность определить количество лекарственного препарата, расщепленного печенью и удаленного с выдыхаемым воздухом.
Ультразвуковое исследование (УЗИ) основано на использовании ультразвуковых волн, с помощью которых получают изображение печени, желчного пузыря и желчных путей. Это наименее дорогой, самый безопасный и высокочувствительный метод диагностики, он больше подходит для выявления анатомических дефектов (например опухоли) и желчных камней.
С помощью УЗИ легко обнаружить камни в желчном пузыре, что помогает отличить желтуху, вызванную нарушением проходимости желчного протока, от желтухи вследствие поражения и дисфункции клеток печени. Вид УЗИ – допплеровское исследование сосудов – позволяет оценить кровоток в кровеносных сосудах печени. Врач может использовать ультразвук для контроля при введении иглы, например когда проводят биопсию.
Радионуклидные (радиоизотопные) методы исследования основаны на использовании веществ, содержащих радиоактивный индикатор. Он вводится в организм и захватывается нормально функционирующей тканью печени. Радиоактивность регистрирует гамма-камера, подключенная к компьютеру, который создает изображение. Одним из видов радионуклидного исследования является сканирование печени. В этом случае используются радиоактивные вещества, поглощаемые клетками печени. Холесцинтиграфия – разновидность радиоизотопного исследования. Она основана на применении радиоактивных веществ, которые после их введения в организм печень выделяет в желчные пути. Этот метод используют при диагностике заболеваний желчных протоков и желчного пузыря.
Компьютерная томография (КТ) обеспечивает превосходные изображения печени, с высокой степенью достоверности позволяет обнаруживать опухоли и дает возможность выявить заболевания всей ткани печени, например, стеатоз печени и уплотнение ее ткани, вызванное перегрузкой железом (гемохроматоз). Однако, поскольку при КТ используют рентгеновские лучи, а также вследствие дороговизны его применяют не так широко, как УЗИ.
Магнитно-резонансная томография (МРТ), как и КТ, обеспечивает качественные изображения. Это еще более дорогое исследование, оно занимает больше времени. Кроме того, оно проводится в узкой камере, которая у некоторых людей вызывает боязнь замкнутого пространства (клаустрофобию).
Эндоскопическая ретроградная холангиопанкреатография (ЭРХП) проводится следующим образом. Через рот, желудок и двенадцатиперстную кишку в желчные пути проводят эндоскоп (гибкий волоконно-оптический медицинский инструмент). Затем в желчные протоки вводят рентгеноконтрастное вещество и делают рентгенограмму желчных путей. У 3-5% людей это исследование вызывает воспаление поджелудочной железы (панкреатит).
Чрескожная чреспеченочная холангиография: через кожу в печень вводят длинную иглу (при этом для контроля может использоваться ультразвук), а затем в один из желчных протоков печени – рентгеноконтрастное вещество. На рентгенограмме хорошо видна структура желчных путей, особенно закупорки внутри печени.
Оперативная холангиография проводится с использованием рентгеноконтрастного вещества, которое позволяет получить изображение протоков на рентгенограмме. Во время операции непосредственно в желчные пути вводят вещество, затем выполняют рентгенографию.
Рентгенологическое исследование иногда позволяет выявить кальцинированный желчный камень.
Биопсия печени
Кусочек ткани печени можно получить во время операции, но чаще это делают, вводя иглу в печень через кожу под местной анестезией. Чтобы точно определить патологическую область, из которой врач хочет получить образец ткани, используют УЗИ или КТ. В большинстве медицинских центров биопсию печени выполняют амбулаторно.
После данной процедуры пациент должен остаться в больнице на 3-4 часа, поскольку существует риск осложнений: повреждения печени или кровотечения в брюшную полость. Иногда желчь просачивается в брюшную полость, вызывая воспаление брюшины (перитонит). Поскольку риск возникновения кровотечения сохраняется в течение 15 дней, в этот период человек должен находиться в пределах часа езды от стационара. У 2% людей эти осложнения бывают тяжелыми, а 1 из 10 000 человек в результате такой манипуляции умирает. Довольно часто после биопсии печени пациенты жалуются на незначительную боль в верхней правой части живота, иногда распространяющуюся в правое плечо, обычно она уменьшается или исчезает после приема анальгетиков.
При трансвенозной биопсии печени катетер вводят в вену шеи и направляют через нижнюю полую вену до одной из печеночных вен, которые выходят из печени. Затем иглу катетера вводят через стенку вены в печень. Повреждение печени в этом случае менее вероятно, чем при чрескожной биопсии, поэтому трансвенозную биопсию можно проводить даже тем пациентам, у которых легко возникает кровотечение.






